تست پاپ اسمیر (Pap test)، به عنوان یکی از مهمترین و موفقترین ابزارهای غربالگری در تاریخ پزشکی مدرن، سنگ بنای سلامت زنان و رویکرد پیشگیرانه در برابر سرطان دهانه رحم (Cervical Cancer) محسوب میشود. این آزمایش ساده و کمتهاجمی، با تمرکز بر شناسایی تغییرات پیشسرطانی در سلولهای دهانه رحم، فرصتی طلایی برای تشخیص زودهنگام و اقدام درمانی مؤثر فراهم میآورد. اساس علمی این تست بر پایه پاتولوژی سلولی (Cytopathology) استوار است؛ جایی که نمونههای سلولی برداشتشده از دهانه رحم زیر میکروسکوپ برای یافتن هرگونه دیسپلازی (Dysplasia) یا ناهنجاری سلولی که غالبا توسط سویههای پرخطر ویروس پاپیلومای انسانی (HPV) ایجاد میشوند
در همین راستا، مراکز درمانی پیشرفتهای همچون کلینیک تهرانی، با بهرهگیری از دانش روز و تجهیزات مدرن، به طور ویژه بر روی تشخیص بیماریهایی مانند زگیل تناسلی و درمان بواسیر (هموروئید) و سایر عارضههای این ناحیه فعالیت میکنند. این مراکز با درک ارتباط میان HPV و عوارض مختلف آن، نقش کلیدی در مدیریت کامل سلامت بیماران و جلوگیری از پیشرفت بیماری ایفا مینمایند.
فهرست عناوین
تست پاپ اسمیر چیست؟
تست پاپ اسمیر (Pap Smear Test) که به آن آزمایش پاپ اسمیر نیز گفته میشود، یک روش غربالگری حیاتی و استاندارد در حوزه سلامت زنان است که با هدف اصلی تشخیص زودهنگام سرطان دهانه رحم (Cervical Cancer) و سلولهای پیشسرطانی انجام میشود. این آزمایش قادر است تغییرات سلولی غیرطبیعی (دیسپلازی) در دهانه رحم را، پیش از آنکه فرصت تبدیل شدن به سرطان را پیدا کنند، شناسایی نماید. اهمیت بنیادین آزمایش پاپ اسمیر در این است که تشخیص زودهنگام، شانس درمان موفق را تا حد بسیار بالایی (بیش از ۸۰ درصد) افزایش میدهد و به شکل چشمگیری از میزان مرگومیر ناشی از این سرطان کاسته است.
اساس این آزمایش، بررسی میکروسکوپی سلولهایی است که از ناحیه ترانزیشنال (Transition Zone) دهانه رحم، یعنی محل اتصال اندوسرویکس و اکتوسرویکس، جمع آوری میشوند. اغلب ناهنجاریهای سلولی در این ناحیه توسط سویههای پرخطر ویروس پاپیلومای انسانی (HPV) ایجاد میگردند که شایعترین عفونت مقاربتی در جهان است. بنابراین، تست پاپ اسمیر به طور غیرمستقیم میتواند نشانگر وجود این عفونت نیز باشد. در بسیاری از پروتکلهای نوین، تست پاپ اسمیر همراه با آزمایش HPV انجام می شود تا دقت غربالگری به حداکثر برسد. این آزمایش برای تمام زنان فعال از نظر جنسی یا زنان بالای ۲۱ سال، طبق فواصل زمانی توصیهشده توسط پزشک، ضروری است.
میدانید مجموعه بزرگ و معتبر clevelandclinic درخصوص با آزمایش پاپ اسمیر چه می گوید؟ باهم بخوانیم :
Pap smears are a lifesaving screening tool for cervical cancer. The test can detect abnormal cells in your cervix before they become cancerous. Healthcare providers often perform HPV tests during Pap tests to check for HPV, one of the leading causes of cervical cancer. An unclear or abnormal Pap smear result may be a sign of infection, another problem or cancer.
پاپ اسمیر یک ابزار غربالگری نجاتبخش برای سرطان دهانه رحم است. این آزمایش میتواند سلولهای غیرطبیعی در دهانه رحم شما را قبل از سرطانی شدن تشخیص دهد. ارائه دهندگان خدمات درمانی اغلب آزمایش HPV را در طول آزمایش پاپ اسمیر انجام میدهند تا HPV، یکی از علل اصلی سرطان دهانه رحم، را بررسی کنند. نتیجه نامشخص یا غیرطبیعی پاپ اسمیر ممکن است نشانه عفونت، مشکل دیگر یا سرطان باشد.
تست پاپ اسمیر چگونه انجام میشود؟
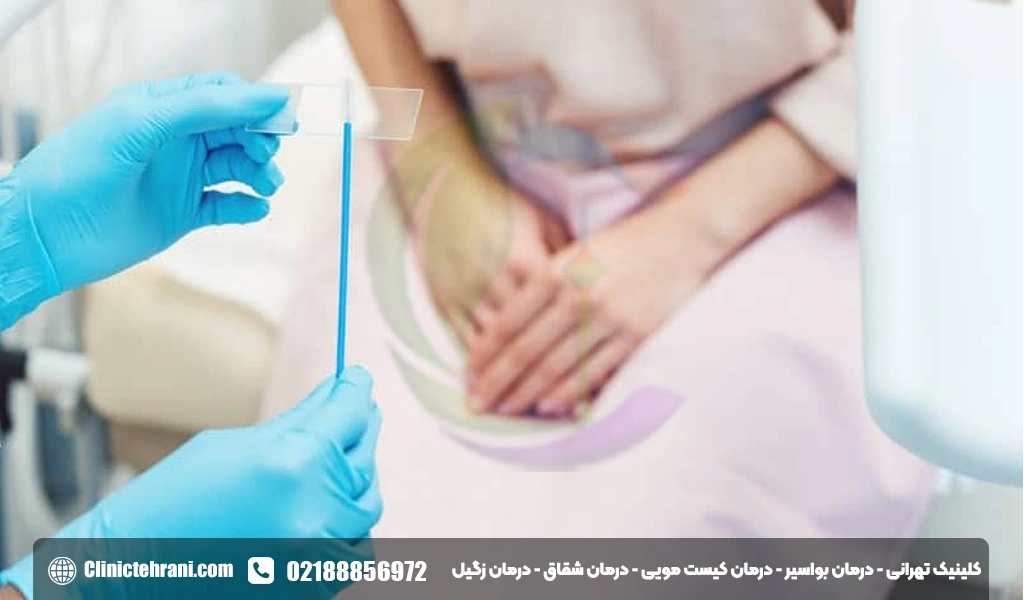
انجام تست پاپ اسمیر یک فرآیند سریع و نسبتا ساده است که معمولا در مطب پزشک متخصص زنان یا ماما و به عنوان بخشی از معاینه لگن صورت میگیرد. این فرآیند ممکن است کمی احساس ناراحتی ایجاد کند اما به ندرت دردناک است و در چند دقیقه به پایان میرسد. مراحل کلیدی انجام این تست به شرح زیر است:
- آمادگی بیمار: از بیمار خواسته میشود تا مثانه خود را خالی کند و از کمر به پایین لباسهای خود را درآورد و روی تخت معاینه به پشت دراز بکشد. سپس پاهای خود را در جایگاه مخصوصی به نام استیراپ (Stirrups) قرار میدهد تا وضعیت مناسب برای معاینه فراهم شود.
- قرار دادن اسپکولوم (Speculum): پزشک یا ماما به آرامی ابزاری به نام اسپکولوم را که از جنس فلز یا پلاستیک است، در داخل واژن قرار میدهد. این وسیله به آرامی باز میشود تا دیوارههای واژن را از هم دور کرده و دهانه رحم (سرویکس) به وضوح قابل مشاهده باشد.
- نمونهبرداری سلولی: با استفاده از یک ابزار نمونهبرداری نرم و کوچک، یکی از دو روش زیر برای جمعآوری سلولها به کار گرفته میشود:
- اسپچولا (Spatula) و سیتوبراش (Cytobrush): ابتدا با وسیلهای پلاستیکی و کاردک مانند به نام اسپچولا، سلولها از سطح خارجی دهانه رحم (اکتوسرویکس) تراشیده میشوند. سپس با یک برس کوچک و نرم به نام سیتوبراش، از کانال داخلی دهانه رحم (اندوسرویکس) نمونهگیری میشود.
- سرویکس براش (Cervex-Brush): در روشهای جدیدتر از ابزاری شبیه به جاروب کوچک استفاده میشود که میتواند همزمان از هر دو ناحیه اکتوسرویکس و اندوسرویکس نمونهبرداری کند.
- انتقال نمونه به آزمایشگاه: سلولهای جمعآوریشده بلافاصله برای آنالیز به آزمایشگاه پاتولوژی ارسال میشوند. این کار به دو شیوه اصلی صورت میگیرد:
- پاپ اسمیر سنتی: نمونه مستقیماً روی یک لام شیشهای کشیده شده و با اسپری فیکساتور تثبیت میشود.
- پاپ اسمیر مبتنی بر مایع (Liquid-Based Cytology) یا تینپِرِپ (ThinPrep): ابزار نمونهبرداری در یک ظرف حاوی مایع نگهدارنده مخصوص شسته میشود تا سلولها در مایع آزاد شوند. این روش دقت بالاتری دارد زیرا سلولهای خونی و مخاط اضافی فیلتر شده و امکان انجام تست HPV از همین نمونه نیز وجود دارد.
پس از اتمام نمونهبرداری، اسپکولوم به آرامی خارج میشود و فرآیند به پایان میرسد. بیمار میتواند بلافاصله به فعالیتهای روزمره خود بازگردد. مشاهده لکهبینی بسیار خفیف پس از آزمایش پاپ اسمیر طبیعی است.

بهترین زمان تست پاپ اسمیر
برنامهریزی برای تست پاپ اسمیر بر اساس سن و مطابق با بهروزترین دستورالعملهای جهانی (مانند توصیههای کالج متخصصان زنان و زایمان آمریکا – ACOG و کارگروه خدمات پیشگیرانه ایالات متحده – USPSTF) صورت میگیرد. هدف اصلی، به حداکثر رساندن کارایی غربالگری و در عین حال، به حداقل رساندن مداخلات پزشکی غیرضروری است.
نکته مهم بالینی: علاوه بر زمانبندی سنی، بهترین زمان برای انجام تست پاپ اسمیر از نظر چرخه قاعدگی، حدود دو هفته پس از شروع پریود (فاز پرولیفراتیو یا فولیکولار) و حداقل ۵ روز پس از پایان کامل خونریزی است. همچنین، باید از ۴۸ ساعت قبل از آزمایش از برقراری رابطه جنسی، استفاده از دوش مقعدی و واژینال، کرمها یا داروهای واژینال خودداری کرد تا نتایج آزمایش دارای بالاترین دقت تشخیصی باشند.
در جدول زیر، توصیههای استاندارد برای غربالگری سرطان دهانه رحم بر اساس گروههای سنی مختلف ارائه شده است:
| گروه سنی | نوع آزمایش توصیهشده | فاصله زمانی بین آزمایشها | توضیحات تخصصی |
| زیر ۲۱ سال | عدم نیاز به غربالگری | – | در این گروه سنی، ابتلا به سرطان دهانه رحم بسیار نادر است و اغلب عفونتهای HPV بدون هیچ مداخلهای توسط سیستم ایمنی بدن پاکسازی میشوند. انجام تست در این سن میتواند منجر به تشخیصهای مثبت کاذب و درمانهای غیرضروری شود. |
| ۲۱ تا ۲۹ سال | تست پاپ اسمیر به تنهایی (سیتولوژی) | هر ۳ سال یکبار | در این دهه از زندگی، غربالگری با تست پاپ به تنهایی کافی در نظر گرفته میشود. از آنجایی که عفونت HPV در این سن شایع و معمولاً گذرا است، انجام همزمان تست HPV توصیه نمیشود تا از ارجاع بیش از حد به کولپوسکوپی جلوگیری شود. |
| ۳۰ تا ۶۵ سال | روش ارجح: تست پاپ اسمیر + تست HPV (Co-testing) | هر ۵ سال یکبار | ترکیب این دو تست (Co-testing) بالاترین حساسیت و ارزش اخباری منفی (Negative Predictive Value) را دارد و بهترین روش برای شناسایی ریسک طولانیمدت است. نتیجه منفی هر دو تست، اطمینان بالایی از عدم وجود ریسک برای ۵ سال آینده ایجاد میکند. |
| روش قابل قبول: تست پاپ اسمیر به تنهایی | هر ۳ سال یکبار | این روش همچنان یک گزینه استاندارد و قابل قبول برای غربالگری در این گروه سنی است، اما کارایی آن نسبت به روش ترکیبی کمتر است. | |
| روش قابل قبول: تست HPV اولیه (Primary HPV Testing) | هر ۵ سال یکبار | در این روش، ابتدا تست HPV انجام میشود. اگر نتیجه منفی بود، غربالگری بعدی ۵ سال دیگر خواهد بود. در صورت مثبت بودن، اقدامات بعدی مانند پاپ اسمیر یا ژنوتایپینگ HPV انجام میشود. این روش به سرعت در حال تبدیل شدن به یک استاندارد جهانی است. | |
| بالای ۶۵ سال | توقف غربالگری | – | زنانی که غربالگریهای منظم قبلی با نتایج منفی کافی داشتهاند (مثلا سه تست پاپ منفی متوالی یا دو تست ترکیبی منفی متوالی در ۱۰ سال گذشته که آخرین آن در ۵ سال اخیر بوده باشد) و سابقه ضایعات پیشسرطانی شدید (CIN2, CIN3) ندارند، میتوانند غربالگری را متوقف کنند. |
| شرایط خاص (صرفنظر از سن) | برنامه غربالگری فردیسازیشده | طبق دستور پزشک | زنانی که سیستم ایمنی ضعیفی دارند (مانند افراد مبتلا به HIV، دریافتکنندگان عضو پیوندی)، سابقه سرطان دهانه رحم دارند یا در دوران جنینی در معرض داروی دیاتیلاستیل بسترول (DES) بودهاند، نیازمند برنامه غربالگری فشردهتر و متفاوتی هستند که توسط پزشک متخصص تعیین میشود. |
| پس از هیسترکتومی کامل (برداشتن رحم و دهانه رحم) | توقف غربالگری | – | اگر هیسترکتومی به دلایلی غیر از سرطان یا ضایعات پیشسرطانی دهانه رحم انجام شده باشد، نیازی به ادامه غربالگری نیست. در صورتی که هیسترکتومی سابتوتال بوده (دهانه رحم باقی مانده) یا به دلیل سرطان انجام شده باشد، غربالگری باید ادامه یابد. |
نکته نهایی: این جدول یک راهنمای عمومی است. تصمیمگیری نهایی برای زمانبندی و نوع تست باید همیشه با مشورت پزشک متخصص و با در نظر گرفتن تاریخچه پزشکی کامل فرد انجام شود.
آیا تست پاپ اسمیر در منزل شدنی است؟
پاسخ کوتاه: خیر، در حال حاضر انجام خودِ تست پاپ اسمیر به معنای واقعی توسط خود فرد در منزل امکانپذیر نیست، اما خدمات و جایگزینهایی وجود دارد که این فرآیند را تسهیل میکنند.
برای درک دقیق این موضوع، باید بین چند مفهوم تفاوت قائل شد:
۱. تست پاپ اسمیر سنتی (انجام توسط متخصص): آزمایش پاپ اسمیر نیازمند مشاهده مستقیم دهانه رحم (سرویکس) با ابزاری به نام اسپکولوم و نمونهبرداری دقیق از یک ناحیه مشخص (Transition Zone) توسط یک فرد آموزشدیده (پزشک یا ماما) است. این مهارت و ابزارآلات در دسترس عموم مردم نیست. بنابراین، فرد نمیتواند به تنهایی این کار را در خانه انجام دهد.
۲. خدمات نمونهگیری پاپ اسمیر در منزل: این گزینه در ایران و بسیاری از کشورها در دسترس است. در این روش، شما با یک مرکز خدمات درمانی یا آزمایشگاهی تماس میگیرید و یک کارشناس مامایی یا پرستار به منزل شما اعزام میشود. این متخصص تمام تجهیزات لازم (اسپکولوم، براش نمونهبرداری، کیت انتقال) را به همراه داشته و فرآیند نمونهگیری را دقیقاً مانند مطب، اما در راحتی و حریم خصوصی منزل شما، انجام میدهد. سپس نمونه برای تحلیل به آزمایشگاه ارسال میشود. همانند تشخیص زگیل تناسلی در خانه
- مزیت: راحتی، صرفهجویی در وقت و کاهش استرس محیط درمانی.
- نکته: خودِ تست توسط شما انجام نمیشود، بلکه متخصص به منزل شما میآید.
۳. کیتهای خانگی نمونهبرداری HPV (تست HPV در منزل): این یک پیشرفت مهم و رو به رشد در زمینه غربالگری سرطان دهانه رحم است. این کیتها به فرد اجازه میدهند که خودش با استفاده از یک سواپ یا برس مخصوص، یک نمونه از ترشحات واژن خود را جمعآوری کند (بدون نیاز به اسپکولوم و مشاهده دهانه رحم). سپس این نمونه را برای آزمایشگاه ارسال میکند تا از نظر وجود ویروس HPV پرخطر (عامل اصلی سرطان دهانه رحم) بررسی شود.
- مزیت: بسیار آسان، کاملاً خصوصی و دسترسی وسیعتر برای زنانی که به مراکز درمانی مراجعه نمیکنند.
- تفاوت کلیدی با پاپ اسمیر: این کیتها به دنبال ویروس (علت) میگردند، در حالی که پاپ اسمیر به دنبال تغییرات سلولی (اثر) میگردد. تست HPV اولیه (Primary HPV Testing) به عنوان یک روش غربالگری مؤثر در بسیاری از دستورالعملهای جهانی پذیرفته شده است. اگر نتیجه تست HPV خانگی مثبت شود، فرد باید برای انجام تست پاپ اسمیر یا کولپوسکوپی به پزشک مراجعه کند.
| نوع خدمت | آیا توسط خود فرد انجام میشود؟ | چه چیزی بررسی میشود؟ | وضعیت در حال حاضر |
| تست پاپ اسمیر سنتی | خیر (توسط پزشک/ماما در مطب) | تغییرات سلولی دهانه رحم | روش استاندارد جهانی |
| نمونهگیری پاپ اسمیر در منزل | خیر (توسط متخصص اعزامی به منزل) | تغییرات سلولی دهانه رحم | خدمتی رو به رشد و در دسترس |
| کیت تست HPV در منزل | بله (نمونهگیری توسط خود فرد) | وجود ویروس HPV پرخطر | روشی نوین و مورد تأیید که به تدریج جایگزین یا مکمل پاپ اسمیر میشود |
بنابراین، اگرچه شما نمیتوانید شخصا تست پاپ اسمیر را انجام دهید، اما میتوانید از خدمات اعزام متخصص به منزل برای این کار بهره ببرید یا از کیتهای خانگی تست HPV به عنوان یک روش غربالگری بسیار مؤثر استفاده کنید.
رابطه بعد از تست پاپ اسمیر
اکثر متخصصان توصیه میکنند که پس از انجام تست پاپ اسمیر، حداقل به مدت ۲۴ تا ۴۸ ساعت از برقراری رابطه جنسی واژینال خودداری شود (عوارض رابطه مقعدی رو جدی بگیرید). اگرچه این تست یک فرآیند کمتهاجمی است، اما نمونهبرداری از دهانه رحم میتواند باعث تحریک یا خراشیدگی جزئی و بسیار سطحی در این ناحیه حساس شود. داشتن رابطه جنسی در این بازه زمانی کوتاه ممکن است منجر به تشدید این تحریک، ایجاد لکهبینی یا خونریزی خفیف، و احساس ناراحتی یا سوزش شود.
هدف اصلی از این توصیه، دادن فرصت به دهانه رحم برای ترمیم و بازگشت به حالت عادی است. این کار همچنین احتمال بروز عفونت را (هرچند بسیار نادر) کاهش میدهد. در صورتی که پس از تست دچار خونریزی یا درد غیرعادی و شدید شدید (که بسیار نادر است)، باید با پزشک خود تماس بگیرید. در غیر این صورت، پس از گذشت یک یا دو روز، از سرگیری فعالیت جنسی کاملاً ایمن و بدون مانع است.
تست پاپ اسمیر برای دختر باکره
انجام تست پاپ اسمیر برای دختران باکره (زنانی که هرگز رابطه جنسی واژینال نداشتهاند) به طور معمول توصیه نمیشود و انجام نمیگردد. دلیل اصلی این است که ریسک ابتلا به سرطان دهانه رحم در این گروه تقریبا صفر است. عامل اصلی ایجادکننده بیش از ۹۹٪ موارد سرطان دهانه رحم، عفونت پایدار با سویههای پرخطر ویروس پاپیلومای انسانی (HPV) است که عمدتا از طریق تماس جنسی منتقل میشود. بنابراین، در غیاب فعالیت جنسی، احتمال آلودگی به این ویروس بسیار پایین است و انجام غربالگری ضرورتی ندارد.
علاوه بر عدم ضرورت پزشکی، انجام تست پاپ اسمیر مستلزم ورود ابزاری به نام اسپکولوم به داخل واژن برای مشاهده دهانه رحم است که این کار میتواند منجر به آسیب و پارگی پرده بکارت (Hymen) شود. به همین دلیل، برای حفظ یکپارچگی این بافت، از انجام این تست در افراد باکره خودداری میشود. در موارد بسیار نادر و خاص که فرد باکره دارای علائم مشکوک (مانند خونریزی غیرطبیعی) یا شرایط پزشکی ویژهای باشد، پزشک ممکن است روشهای تشخیصی جایگزین دیگری را پس از بررسی کامل در نظر بگیرد. شایان ذکر است که واکسیناسیون HPV بهترین راه پیشگیری اولیه برای تمام افراد، اعم از باکره و غیرباکره، قبل از شروع فعالیت جنسی است.
عوارض بعد از تست پاپ اسمیر
تست پاپ اسمیر به طور کلی یک روش بسیار ایمن و کمخطر در نظر گرفته میشود و اکثر زنان هیچگونه عارضه قابل توجهی را تجربه نمیکنند یا عوارض آن بسیار خفیف و گذرا است. با این حال، برخی از عوارض جانبی احتمالی که ممکن است در ساعات یا روز اول پس از انجام تست رخ دهند، عبارتند از:
- لکهبینی یا خونریزی خفیف: شایعترین عارضه، مشاهده مقدار کمی خون یا لکههای قهوهای رنگ است. این اتفاق به دلیل تماس ابزار نمونهبرداری با سطح حساس دهانه رحم رخ میدهد و معمولاً طی یک تا دو روز خودبهخود برطرف میشود.
- گرفتگی و کرامپ شکمی: برخی زنان ممکن است گرفتگی خفیفی شبیه به دردهای قاعدگی را تجربه کنند. این حس معمولاً کوتاهمدت است و به سرعت از بین میرود.
- احساس ناراحتی یا درد جزئی: ممکن است در حین یا بلافاصله پس از تست، فرد احساس فشار یا درد خفیفی در ناحیه واژن یا لگن داشته باشد که این حس نیز موقتی است.
- تحریک یا سوزش: در موارد نادر، ممکن است به دلیل تحریک دهانه رحم، فرد تا چند ساعت پس از تست احساس سوزش خفیفی داشته باشد.
این عوارض کاملا طبیعی تلقی میشوند. اما در صورتی که خونریزی شدید (بیش از یک پد در ساعت)، درد شدید و مداوم، یا تب و ترشحات بدبو را تجربه کردید که بسیار نادر هستند، باید فورا با پزشک خود تماس بگیرید.

قبل از ازمایش پاپ اسمیر چه نکاتی را رعایت کنیم
برای اطمینان از کسب دقیقترین نتیجه ممکن از تست پاپ اسمیر، رعایت برخی نکات و دستورالعملهای آمادهسازی در روزهای منتهی به آزمایش ضروری است. عدم توجه به این موارد میتواند منجر به نمونهگیری ناکافی یا وجود مواد مداخلهگر در نمونه شود که نتیجه تست را مخدوش کرده و ممکن است نیاز به تکرار آزمایش را به همراه داشته باشد.
در زیر، مهمترین نکاتی که باید قبل از آزمایش پاپ اسمیر رعایت کنید، به صورت یک چکلیست ارائه شده است:
زمانبندی مناسب نسبت به چرخه قاعدگی:
- بهترین زمان برای انجام تست، حدودا ۵ روز پس از پایان کامل دوره قاعدگی (پریود) است.
- در زمان خونریزی قاعدگی، حتی اگر خفیف باشد، نباید این آزمایش را انجام دهید، زیرا خون میتواند سلولهای دهانه رحم را بپوشاند و تحلیل میکروسکوپی را دشوار یا غیرممکن سازد.
پرهیز از فعالیتهای خاص به مدت ۴۸ ساعت (۲ روز) قبل از تست:
- عدم برقراری رابطه جنسی واژینال: فعالیت جنسی میتواند باعث التهاب یا ساییدگی سلولهای دهانه رحم شده و نتیجه را تحت تأثیر قرار دهد. همچنین مایع منی میتواند سلولهای نمونه را بپوشاند.
- عدم استفاده از دوش واژینال (شستشوی داخلی واژن): این کار سلولهای سطحی دهانه رحم را که برای آزمایش مورد نیاز هستند، میشوید و از بین میبرد.
- عدم استفاده از تامپون: تامپون نیز میتواند سلولهای این ناحیه را تغییر دهد.
- عدم استفاده از هرگونه کرم، ژل، فوم یا داروی واژینال: این موارد شامل روانکنندهها (لوبریکانتها)، اسپرمکشها و کرمهای درمانی (مگر با دستور صریح پزشک) میشود. این مواد شیمیایی میتوانند در نتیجه آزمایش تداخل ایجاد کنند.
اطلاعرسانی به پزشک:
- اگر باردار هستید یا احتمال بارداری میدهید، حتماً به پزشک یا مامای خود اطلاع دهید. (انجام پاپ اسمیر در بارداری ایمن است، اما پزشک باید مطلع باشد.)
- اگر سابقه نتایج غیرطبیعی پاپ اسمیر، عفونتهای خاص یا بیماریهای زمینهای دارید، پزشک را در جریان بگذارید.
نکات روز آزمایش:
- مثانه خود را درست قبل از انجام تست خالی کنید تا در حین معاینه احساس راحتی بیشتری داشته باشید.
- سعی کنید آرامش خود را حفظ کنید. استرس و انقباض عضلات میتواند معاینه را کمی دشوارتر کند. نفسهای عمیق و آرام به شل شدن عضلات کمک میکند.
رعایت دقیق این موارد به پزشک کمک میکند تا یک نمونه سلولی شفاف و باکیفیت برای ارسال به آزمایشگاه پاتولوژی تهیه کند و اعتبار نتیجه آزمایش شما را به حداکثر برساند.
سوالات متداول FAQs
۱. آیا انجام تست پاپ اسمیر دردناک است؟
پاسخ: برای اکثر قریب به اتفاق زنان، تست پاپ اسمیر دردناک نیست، اما ممکن است با مقداری احساس ناراحتی یا فشار موقتی همراه باشد. حس ناخوشایند معمولاً ناشی از دو مرحله است: اول، قرار دادن و باز کردن اسپکولوم در واژن که ممکن است احساس فشار یا کشیدگی ایجاد کند و دوم، لحظه نمونهبرداری با براش یا اسپچولا که ممکن است حسی شبیه به یک خراش یا گرفتگی خفیف و بسیار کوتاه در دهانه رحم ایجاد کند.
این فرآیند تنها چند دقیقه طول میکشد. عواملی مانند استرس و انقباض عضلات لگن میتواند میزان ناراحتی را افزایش دهد. به همین دلیل، توصیه میشود که فرد در حین انجام تست نفسهای عمیق و آرام بکشد و عضلات خود را شل کند. اگر در حین آزمایش درد شدیدی احساس کردید، حتماً به پزشک یا مامای خود اطلاع دهید تا وضعیت شما را بررسی کرده و در صورت لزوم از اسپکولوم با سایز کوچکتر استفاده نماید.
۲. اگر جواب تست پاپ اسمیر من غیرطبیعی (Abnormal) بود، آیا به این معناست که سرطان دارم؟
پاسخ: خیر، به هیچ وجه. دریافت یک نتیجه غیرطبیعی به ندرت به معنای ابتلا به سرطان است. این نتیجه صرفاً نشان میدهد که برخی از سلولهای دهانه رحم شما زیر میکروسکوپ، ظاهری متفاوت از سلولهای نرمال داشتهاند. دلایل بسیار زیادی برای یک نتیجه غیرطبیعی وجود دارد که شایعترین آنها عبارتند از:
- عفونت ویروس پاپیلومای انسانی (HPV): شایعترین علت تغییرات سلولی.
- سایر عفونتها: مانند عفونتهای قارچی یا باکتریایی.
- التهاب (Cervicitis): ناشی از عوامل مختلف.
- تغییرات هورمونی: به خصوص در دوران یائسگی (آتروفی واژن).
- خطای آزمایشگاهی یا نمونه ناکافی.
یک نتیجه غیرطبیعی صرفا یک زنگ خطر برای پیگیری بیشتر است. پزشک شما بر اساس شدت تغییرات سلولی (مانند ASC-US, LSIL, HSIL)، اقدامات بعدی را توصیه خواهد کرد که میتواند شامل تکرار تست در ۶ تا ۱۲ ماه آینده، انجام تست HPV، یا ارجاع برای معاینه دقیقتر دهانه رحم با بزرگنمایی به نام کولپوسکوپی باشد. هدف اصلی، مدیریت این تغییرات پیش از آن است که فرصتی برای تبدیل شدن به سرطان پیدا کنند.
۳. هر چند وقت یکبار باید تست پاپ اسمیر را انجام دهم؟
پاسخ: فاصله زمانی بین آزمایش پاپ اسمیر به سن و تاریخچه پزشکی شما بستگی دارد و بر اساس دستورالعملهای معتبر پزشکی تعیین میشود:
- زنان ۲۱ تا ۲۹ ساله: توصیه میشود هر ۳ سال یکبار تست پاپ اسمیر (سیتولوژی) به تنهایی انجام دهند.
- زنان ۳۰ تا ۶۵ ساله: بهترین و ارجحترین روش، انجام تست ترکیبی (Co-testing) یعنی تست پاپ اسمیر به همراه تست HPV، هر ۵ سال یکبار است. گزینههای قابل قبول دیگر شامل پاپ اسمیر به تنهایی هر ۳ سال یا تست HPV اولیه هر ۵ سال میباشد.
- زنان بالای ۶۵ سال: در صورتی که نتایج غربالگریهای قبلی به طور مداوم منفی بوده باشد و ریسک فاکتور خاصی نداشته باشند، میتوانند با مشورت پزشک، انجام غربالگری را متوقف کنند.
این فواصل زمانی ممکن است برای افرادی با شرایط خاص (مانند نقص سیستم ایمنی، سابقه نتایج غیرطبیعی شدید یا سرطان) کوتاهتر باشد. بنابراین، برنامه غربالگری دقیق شما باید همیشه توسط پزشکتان و بر اساس شرایط فردی شما تنظیم شود.


بهترین مقاله ای بود در خصوص تست پاپ خواندم ممنون
دوستانی که تجربه داشتند
ایا واقعا تست پاپ اسمیر درد دارد؟
سلام و درود
خیر تست اسمیر دردی ندارد
تست پاپ اسمیر بهتره یا کولپوسکوپی؟
هر یک از این موارد برای موضوع خاصی هستند
ممنون از این مطلب خوب و عالی